တီဘီရောဂါ

တီဘီရောဂါ (TB ) (ကျူဘာကယ် ဘက်စီလပ်(ခ) (tubercle bacillus) ၏ အတိုကောက်စာလုံး) သည် မိုက်ကိုဘက်တီးရီးယား ရောဂါပိုးအမျိုးမျိုးတို့ကြောင့် ဖြစ်ပွားခြင်းဖြစ်ပြီး သာမန်နှင့် ရံဖန်ရံခါ သေစေလောက်သည့် ကူးစက်ရောဂါဖြစ်သည်။ လူတို့တွင် မိုက်ကိုဘက်တီးရီးယမ်း ကျူဘာကလို့ဆစ် (Mycobacterium tuberculosis) ရောဂါပိုးကြောင့် ဖြစ်ရသည်။[၁] အဆုတ်နာရောဂါသည် များသောအားဖြင့် အဆုတ်ကို ထိခိုက်စေသော်လည်း အခြားသော ကိုယ်အင်္ဂါအစိတ်အပိုင်းများကိုလည်း ထိခိုက်စေနိုင်သည်။ ရောဂါရှိသည်သူ ချောင်းဆိုးခြင်း၊ နှာချေခြင်း သို့မဟုတ် တံတွေးထွေးခြင်း ပြုလုပ်သည့်အခါ ရောဂါပိုးသည် လေထဲမှတဆင့် ပျံ့လွင့်သွားသည်။[၂] လူတွင်ရောဂါပိုးကူးစက်သည့်အခါ ရောဂါ လက္ခဏာမပြဘဲ ငုပ်နေတတ်ပြီး ၎င်း ရောဂါပိုးငုပ်နေသူ ဆယ်ယောက်တွင် တစ်ယောက်သာ အဆုတ်နာရောဂါ တိုးတက်ဖြစ်ပွားလာသည်။ အကယ်၍ ရောဂါထသည်ကို မကုသဘဲ နေမည်ဆိုပါက ရောဂါဖြစ်သူ ၅၀% ထက်ပို၍ သေစေနိုင်သည်။
ရောဂါလက္ခဏာများ
[ပြင်ဆင်ရန်]တီဘီရောဂါ၏ အထင်ကရလက္ခဏာများမှာ
- နာတာရှည်ချောင်းဆိုးပြီး သလိပ်တွင်သွေးပါခြင်း၊
- ဖျားခြင်း၊
- အစားအသောက် ပျက်ခြင်း၊
- ရင်ဘတ်အောင့်ခြင်း၊
- ညအချိန်ချွေးထွက်ခြင်းနှင့် ကိုယ်အလေးချိန်ကျခြင်းတို့ဖြစ်သည်။ အခြားသော ကိုယ်ခန္ဓာအစိတ်အပိုင်းများသို့ ရောဂါကူးစက်လျှင် မြောက်မြားစွာသော ရောဂါလက္ခဏာများဖြစ်ပေါ်လာသည်။
ရောဂါရှာဖွေစစ်ဆေးခြင်းသည် -
- ရေဒီယိုရောင်ခြည်နည်းပညာ (သာမန်အားဖြင့် ရင်ဘတ်ဓာတ်မှန်ရိုက်ခြင်း)
- အရေပြားအောက်သို့ ကျူဘာကူလင် ထိုး၍စမ်းသပ်ခြင်း၊
- သွေးစစ်ဆေးခြင်းများတို့ အပေါ်မူတည်နေသည်။
ထိုနည်းတူစွာ
- အဏုဇီဝမှန်ဘီလူးဖြင့် စစ်ဆေးခြင်းနှင့်
- ခန္ဓာကိုယ်မှထွက်သောအရည်များကို ရောဂါပိုးမွေးခြင်း တို့အပေါ်တွင်လည်း မူတည်သည်။ ကုသရာတွင် ခက်ခဲပြီး အချိန်ကြာမြင့်စွာ ပဋိဇီဝဆေးများစွာ တိုက်ကျွေးရန် လိုအပ်သည်။ ရောဂါရှိသူနှင့် ထိတွေ့ထားသူသည် ဆေးစစ်ရန်နှင့် အကယ်၍ လိုအပ်ပါက ကုသမှုခံယူရမည် ဖြစ်သည်။ ပဋိဇီဝဆေးကို ခံနိုင်ရည်ရှိလာသော (ကျယ်ပြန့်စွာ)ဆေးမျိုးစုံ မတိုးသည့် ဆေးယဉ်ပါးတီဘီရောဂါ (multiple drug-resistant tuberculosis; အတိုကောက် MDR-TB)သည် တဖြည်းဖြည်းကြီးထွားလာသည့် ပြဿနာတစ်ခုဖြစ်သည်။ ရောဂါကာကွယ်ခြင်းသည် ကြိုတင်ဆေးစစ်ခြင်းနှင့် ကာကွယ်ဆေးထိုးခြင်းတို့ အပေါ်တွင် မူတည်သည်။ အထူးသဖြင့် အသုံးများသည်မှာ bacillus Calmette-Guérin ဟုခေါ်သော ကာကွယ်ဆေးဖြစ်သည်။
ကမ္ဘာ့လူဦးရေ၏ သုံးပုံတစ်ပုံသည် တီဘီရောဂါကူးစက်ခံရသည်ဟု သုံးသပ်ထားပြီး၊[၃] တစ်စက္ကန့်တိုင်းတွင် ရောဂါကူးစက်ခံရသူ အသစ်တစ် ယောက်နှုန်း ထွက်ပေါ်နေသည်။[၄] ၂၀၀၇ ခုနှစ်တွင် တစ်ကမ္ဘာလုံးတွင် နာတာရှည်ရောဂါဖြစ်ပွားနေသူ ၁၃.၇ သန်းရှိသည်ဟု ခန့်မှန်းထားပြီး၊[၅] ၂၀၁၃ ခုနှစ်တွင် ရောဂါအသစ်ဖြစ်ပွားသူ ၉ သန်းခန့် ရှိသည်ဟု ခန့်မှန်းထားသည်။[၆] ၂၀၁၃ ခုနှစ်အတွင်း ရောဂါကြောင့် ၁.၃ သန်းမှ ၁.၅ သန်းခန့် သေဆုံးခဲ့ပြီး၊[၆][၇] အများစုမှာ ဖွံ့ဖြိုးဆဲနိုင်ငံများမှ ဖြစ်ကြသည်။[၈] ထို့အတူ ဖွံ့ဖြိုးပြီး နိုင်ငံများမှ လူအများတွင် ခုခံအားကျဆင်းစေသည့် ဆေးများသုံးစွဲခြင်း၊ မူးယစ်ဆေးဝါးသုံးစွဲခြင်း သို့မဟုတ် အေအိုင်ဒီအက်စ် တို့ကြောင့် ၎င်းတို့၏ ခုခံအားစနစ်ကျဆင်းလာပြီး တီဘီရောဂါ ရရှိလာသည်။ တီဘီရောဂါ ပြန့်ပွားမှုသည် တစ်ကမ္ဘာလုံးတွင် တစ်ပုံစံတည်း မဟုတ်ပါ။ ကျူဘာကူလင် စစ်ဆေးခြင်းဖြင့် တီဘီရောဂါ စစ်ဆေးရာတွင် အာရှတိုက်နှင့် အာဖရိကတိုက်ရှိနိုင်ငံများတွင် ၈၀% ရောဂါရှိပြီး အမေရိကန်နိုင်ငံတွင် လူဦးရေ၏ ၅-၁၀% သာ ရောဂါရှိသည်။
ရောဂါသွင်ပြင်နှင့်လက္ခဏာများ
[ပြင်ဆင်ရန်]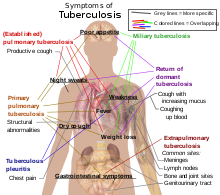
တီဘီရောဂါသည် ခန္ဓာကိုယ်၏ မည့်သည့်အစိတ်အပိုင်းတွင်မဆို ကူးစက်ဖြစ်ပွားစေနိုင်သော်လည်း အဆုတ်တွင်ဖြစ်ပွားမှုမှာ အများဆုံးဖြစ်သည် (အဆုတ်တီဘီရောဂါ; pulmonary tuberculosis ဟု ခေါ်ကြသည်)။[၉] အဆုတ်ပြင်ပတီဘီရောဂါသည် အဆုတ်ပြင်ပ အခြားသော အင်္ဂါအစိတ်အပိုင်းများတွင် ဖြစ်ပွားပြီး၊ အဆုတ်ပြင်ပတီဘီသည် အဆုတ်တီဘီရောဂါနှင့် တွဲ၍လည်း ဖြစ်ပွားတတ်သည်။[၉]
အထွေထွေရောဂါလက္ခဏာများတွင် ဖျားခြင်း၊ ချမ်းတုန်ခြင်း၊ ညဘက်ချွေးထွက်ခြင်း၊ အစားအသောက်ပျက်ခြင်း၊ ကိုယ်အလေးချိန်ကျခြင်း၊ ဖြူဖတ်ဖြူရော်ဖြစ်နေခြင်းနှင့် ရံဖန်ရံခါ အလွယ်တကူ ပင်ပန်းနွမ်းနယ်ခြင်း တို့ပါဝင်သည်။[၁၀]
အဆုတ်တီဘီ
[ပြင်ဆင်ရန်]တီဘီရောဂါစတင်ဖြစ်ပွားပါက အဆုတ်တွင်ပါဖြစ်ပွားမှုမှာ ၉၀% ခန့်ရှိသည်။[၁၁][၁၂] ရောဂါလက္ခဏာများတွင် ရင်ဘတ်နာခြင်းနှင့် ရက်ရှည်ချောင်းဆိုးပြီး သလိပ်ထွက်ခြင်းတို့ ပါဝင်သည်။ ၂၅% ခန့်မှာ ရောဂါလက္ခဏာမပြတတ်ပေ။[၁၁] ရံဖန်ရံခါ ချောင်းဆိုးသွေးပါခြင်းများ ဖြစ်တတ်ပြီး၊ ရှားပါးဖြစ်စဉ်အချို့တွင် အဆုတ်သွေးလွှတ်ကြောကို ကူးစက်ထိပါးစေကာ အပြင်းအထန်သွေးယိုစီးခြင်းကို ဖြစ်ပေါ်စေသည်။[၉][၁၃] တီဘီရောဂါသည် နာတာရှည်ရောဂါတစ်ခုဖြစ်လာကာ အဆုတ်၏ အပေါ်ခြမ်းတွင် ဒဏ်ရာဒဏ်ချက်ကြီးကြီးမားမားရစေနိုင်သည်။ အဆုတ်အပေါ်ဘက်ပိုင်းသည် အောက်ပိုင်းထက် တီဘီရောဂါကြောင့် ပိုထိခိုက်စေပြီး [၉] အကြောင်းရင်းကို တိတိကျကျမသိရသေးပေ။[၁]
အဆုတ်ပြင်ပတီဘီ
[ပြင်ဆင်ရန်]ရောဂါဖြစ်ပွားမှု၏ ၁၅-၂၀% ခန့်တွင် ရောဂါသည် အဆုတ်ပြင်ပသို့ ကူးစက်ပြန့်ပွားကာ အခြားသော တီဘီရောဂါများကို ဖြစ်ပွားစေသည်။[၁၄] ယင်းတို့ကို "အဆုတ်ပြင်ပတီဘီရောဂါ" ဟု တစ်ပေါင်းတည်းခေါ်လေ့ရှိသည်။[၁၅] ထိုတီဘီရောဂါမျိုးသည် ခုခံအားကျဆင်းနေသည့် လူများနှင့် ကလေးငယ်များတွင် ဖြစ်ပွားလေ့ရှိသည်။ အိတ်ချ်အိုင်ဗွီ ရောဂါပိုးရှိနေသူများ၏ ၅၀% ကျော်တွင် ဤရောဂါဖြစ်ပွားလေ့ရှိသည်။[၁၅] အဆုတ်ပြင်ပတီဘီရောဂါ ဖြစ်ပွားတတ်သည့် နေရာများမှာ အဆုတ်အမြှေးပါး၊ ဗဟိုအာရုံကြောစနစ်တွင် ဖြစ်ပွားသော ဦးနှောက်အမြှေးရောင် တီဘီရောဂါ၊ ပြန်ရည်ကြောစနစ်တွင်ဖြစ်ပွားသော လည်ပင်းအကျိတ်၊ ဆီးနှင့် လိင်အင်္ဂါလမ်းကြောင်း တို့တွင် ဖြစ်ပွားသော တီဘီရောဂါ နှင့် အရိုးနှင့်အဆစ်များတွင် ဖြစ်ပွားသော တီဘီရောဂါ တို့ ဖြစ်သည်။ အရိုးများသို့ ကူးစက်ဖြစ်ပွားပါက "osseous tuberculosis" ဟု ခေါ်ဆိုသည်။[၁၆][၁] တစ်ခါတစ်ရံတွင် အရေပြားတွင်လည်း တီဘီအနာများအနေဖြင့်လည်း ဖြစ်တတ်သည်။[၁၇] အထူးပြင်းထန်သည့် ပုံစံတစ်ခုမှာ ပြန့်ပွားမှုမြန်ဆန်သည့် တီဘီဖြစ်ပြီး "disseminated TB" ဟု သာမန်အားဖြင့် ခေါ်ဆိုသည်။ miliary tuberculosis ဟူ၍လည်းခေါ်သည်။[၉]
ဖြစ်ပွားရသည့်အကြောင်းရင်း
[ပြင်ဆင်ရန်]မိုက်ကိုဘက်တီးရီးယား
[ပြင်ဆင်ရန်]
တီဘီရောဂါဖြစ်ပွားရသည့် အဓိကအကြောင်းရင်းမှာ မိုက်ကိုဘက်တီးရီးယမ်း ကျူဘာကလို့ဆစ် ရောဂါပိုးကြောင့်ဖြစ်သည်။[၉]
ရောဂါဖြစ်စေရန် အားပေးသောအချက်များ
[ပြင်ဆင်ရန်]တီဘီရောဂါဖြစ်ပွားစေရန် အားပေးသောအချက်များစွာ ရှိသည်။ တစ်ကမ္ဘာလုံးအနေဖြင့် အဓိကအရေးပါသည့်အချက်မှာ အိတ်ချ်အိုင်ဗွီ ဖြစ်ပြီး တီဘီရောဂါရှိသူ ၁၃% တွင် ဗိုင်းရပ်စ်ပိုး ကူးစက်ခံရပြီးဖြစ်သည်။[၈] အိတ်ချ်အိုင်ဗွီ မရှိသူများတွင် တီဘီကူးစက်ခံရပါက ၅-၁၀% သာ ရောဂါဖြစ်ပွားပြီး[၁၀] အိတ်ချ်အိုင်ဗွီရှိပြီး တီဘီကူးစက်ခံရသူ ၃၀% တွင် တီဘီရောဂါဖြစ်ပွားသည်။[၁၀]
တီဘီရောဂါသည် လူဦးရေထူထပ်ခြင်းနှင့် အာဟာရချို့တဲ့ခြင်းများနှင့်လည်း ဆက်စပ်နေသည်။[၁၁] တီဘီရောဂါရှိသည့် နေရာပတ်ဝန်းကျင်တွင် နေထိုင်သူများ၊ မသန့်ရှင်းသော ဆေးထိုးအပ်သုံးစွဲသူများ၊ လူစုလူဝေးများသည့်နေရာများတွင် နေထိုင်သူများနှင့် အလုပ်လုပ်သူများ၊ ကျန်းမာရေးစောင့်ရှောက်ခံရမှု နည်းသူများ၊ ဝင်ငွေနိမ့်ကျသူများ၊ မျိုးနွယ်စု သို့မဟုတ် လူမျိုးစုလူနည်းစုတွင် အန္တရာယ်ရှိသူများ၊ ရောဂါအန္တရာယ်ရှိ လူကြီးများနှင့် ရောနှောနေတတ်သည့် ကလေးသူငယ်များ၊ HIV/AIDS ကဲသို့ ခုခံအားကျဆင်းနေသည့် လူနာများ၊ ခုခံအားကျဆင်းစေသည့် ဆေးဝါးသုံးစွဲသူများ နှင့် ရောဂါရှိလူနာများအား စောင့်ရှောက်ကုသပေးရသည့် ကျန်းမာရေးလုပ်သားများတွင်လည်း ကူးစက်ခံရနှုန်းမြင့်မားသည်။[၁၈]
နာတာရှည်အဆုတ်ရောဂါသည်လည်း တီဘီရောဂါဖြစ်ပွားစေနိုင်သည့် သိသာထင်ရှားသည့် အချက်တစ်ခုဖြစ်သည်။[၁၉] စီးကရက်သောက်သုံးသူများသည် မသောက်သူများထက် တီဘီရောဂါဖြစ်ပွားနိုင်ခြေ နှစ်ဆရှိသည်။[၂၀]
အရက်ကို စွဲလန်းစွာသောက်သုံးခြင်းသည်လည်း တီဘီရောဂါကို ဖြစ်ပွားစေနိုင်သည့် အချက်များတွင် ပါဝင်သည်။[၁၁] ဆီးချိုရောဂါရှိသူများတွင် တီဘီရောဂါဖြစ်ပွားနိုင်ခြေ သုံးဆများသည်။[၂၁]
ရောဂါကူးစက်ပြန့်ပွားပုံ
[ပြင်ဆင်ရန်]တီဘီရောဂါဖြစ်နေသူ ချောင်းဆိုးသည့်အခါ နှာချေသည့်အခါ၊ စကားပြောသည့်အခါ သို့မဟုတ် တံတွေးထွေးသည့်အခါ 0.5 မှ 5 µm မိုက်ကရွန်အထိရှိသည့် ရောဂါကူးစက်နိုင်သည့် ပိုးမွှားလေးပေါင်း မြောက်မြားစွာကို လေထဲသို့ လွှင့်ထုတ်လိုက်သည်။ တစ်ကြိမ်နှာချေလျှင် ပိုးမွှားလေးပေါင်း ၄၀,၀၀၀ အထိ ထုတ်လွှင့်ပေးသည်။[၂၂] ယင်းပိုးမွှားလေးများထဲမှ တစ်ခုသည်ပင်လျှင် ရောဂါဖြစ်ပွားစေနိုင်သည်။ ရောဂါကူးစက် နိုင်သည့် အချိန်အဆသည် အလွန်သေးငယ်ပြီး ဘက်တီးရီးကောင်ရေဆယ်ကောင်ထက် နည်းလျှင်ပင်၊ ရောဂါကူးစက်ဖြစ်ပွားနိုင်သည်။[၂၃]
ရောဂါဖြစ်သူနှင့် ကြာရှည်စွာထိတွေ့သူ၊ မကြာခဏထိတွေ့သူနှင့် လက်ပွန်းတတီးထိတွေ့သူများသည် ရောဂါကူးစက်ခံရမှုမြင့်မားတတ်ပြီး ခန့်မှန်းခြေအားဖြင့် ရောဂါကူးစက်မှုနှုန်းသည် ၂၂% ရှိသည်။[၂၄] ရောဂါဖြစ်နေပြီးဆေးမကုသူတစ်ဦးသည် တစ်နှစ်လျှင် ၁၀–၁၅ ယောက်အထိ အခြားသူများအား ရောဂါကူးစက်စေနိုင်သည်။[၃] ကူးစက်ခံရမှုသည် ရောဂါရရှိနေသူ (ရောဂါငုပ်လျှိုးနေသူမဟုတ်)ထံမှ ဖြစ်ပွားနိုင်သည်။ တစ်ယောက်မှ အခြားတစ်ယောက် ရောဂါကူးစက်ပြန့်ပွားမှု ဖြစ်နိုင်စွမ်းမှာ ရောဂါဖြစ်ပွားနေသူမှ ပိုးမွှားပေါင်း မည်မျှလေထဲသို့ လွှင့်ထုတ်ပေးနိုင်သည်၊ လေဝင်လေထွက်ကောင်းသည် မကောင်းသည်၊ မည်မျှကြာအောင် ရောဂါပိုးမွှားနှင့် ထိတွေ့နေရသည်နှင့် တီဘီရောဂါပိုး၏ ပြင်းအားတို့ အပေါ်တွင် မူတည်ပါသည်။ ထို့ကြောင့် ရောဂါဖြစ်သူလူနာအား သီးခြားခွဲခြားထားခြင်းနှင့် ထိရောက်သည့် တီဘီကုသဆေးများ တိုက်ကျွေးခြင်းတို့ဖြင့် ရောဂါကူးစက်ပြန့်ပွားမှု ကွင်းဆက်ကို ဖြတ်တောက်နိုင်သည်။ ဆေးမယဉ်ပါးသေးသည့် တီဘီရောဂါရှိသူအား နှစ်ပတ်ကြာ ဆေးကုသပြီးပါက ထိုရောဂါရှိသူသည် လေထဲမှ ကူးစက်နိုင်သည့် အဆင့်မှ ကိုင်တွယ်ထိတွေ့မှ ရောဂါကူးစက်နိုင်သည့်အဆင့်သို့ လျော့ကျသွားသည်။ အကယ်၍ တစ်ဦးတစ်ယောက်သို့ ရောဂါကူးစက်ဖြစ်ပွားလာပါက အနည်းဆုံး ၂၁ ရက် သို့မဟုတ် သုံးပတ်မှလေးပတ်အထိ မတိုင်ခင် ထိုသူမှ အခြားသူများသို့ ကူးစက်နိုင်သည်။[၂၅] နွားများတွင် မိုင်ကိုဘက်တီးရီးယား ဘိုးဗစ်ရောဂါပိုးကြောင့် တီဘီရောဂါဖြစ်သည့် နွားသား/အမဲသားများကို စားမိပါက တီဘီရောဂါ ရရှိနိုင်စေသည်။
ကိုးကား
[ပြင်ဆင်ရန်]- ↑ ၁.၀ ၁.၁ ၁.၂ Kumar V, Abbas AK, Fausto N, Mitchell RN (2007)။ Robbins Basic Pathology (8th ed.)။ Saunders Elsevier။ pp. 516–522။ ISBN 978-1-4160-2973-1။CS1 maint: multiple names: authors list (link)
- ↑ Konstantinos A (2010). "Testing for tuberculosis". Australian Prescriber 33 (1): 12–18.
- ↑ ၃.၀ ၃.၁ Tuberculosis Fact sheet N°104။ World Health Organization (November 2010)။ 26 July 2011 တွင် ပြန်စစ်ပြီး။
- ↑ Tuberculosis။ World Health Organization (2002)။ 17 June 2013 တွင် မူရင်းအား မော်ကွန်းတင်ပြီး။ 3 June 2015 တွင် ပြန်စစ်ပြီး။
- ↑ World Health Organization (2009)။ "Epidemiology" (PDF)။ Global tuberculosis control: epidemiology, strategy, financing။ pp. 6–33။ ISBN 978-92-4-156380-2။[လင့်ခ်သေ]
- ↑ ၆.၀ ၆.၁ Improved data reveals higher global burden of tuberculosis (22 October 2014)။ 5 June 2015 တွင် မူရင်းအား မော်ကွန်းတင်ပြီး။ 23 October 2014 တွင် ပြန်စစ်ပြီး။
- ↑ "Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013" (17 December 2014). Lancet 385 (9963): 117–171. doi:. PMID 25530442.
- ↑ ၈.၀ ၈.၁ World Health Organization (2011)။ The sixteenth global report on tuberculosis။
- ↑ ၉.၀ ၉.၁ ၉.၂ ၉.၃ ၉.၄ ၉.၅ Dolin၊ [edited by] Gerald L. Mandell, John E. Bennett, Raphael (2010)။ Mandell, Douglas, and Bennett's principles and practice of infectious diseases (7th ed.)။ Philadelphia, PA: Churchill Livingstone/Elsevier။ pp. Chapter 250။ ISBN 978-0-443-06839-3။CS1 maint: extra text: authors list (link)
- ↑ ၁၀.၀ ၁၀.၁ ၁၀.၂ al.]၊ edited by Peter G. Gibson ; section editors, Michael Abramson ... [et (2005)။ Evidence-based respiratory medicine (1. publ. ed.)။ Oxford: Blackwell။ p. 321။ ISBN 978-0-7279-1605-1။CS1 maint: extra text: authors list (link)
- ↑ ၁၁.၀ ၁၁.၁ ၁၁.၂ ၁၁.၃ Lawn, SD (2 July 2011). "Tuberculosis". Lancet 378 (9785): 57–72. doi:. PMID 21420161.
- ↑ Behera၊ D. (2010)။ Textbook of pulmonary medicine (2nd ed.)။ New Delhi: Jaypee Brothers Medical Pub.။ p. 457။ ISBN 978-81-8448-749-7။
- ↑ "Thoracic surgery for haemoptysis in the context of tuberculosis: what is the best management approach?" (March 2014). Journal of thoracic disease 6 (3): 182–5. doi:. PMID 24624281.
- ↑ Jindal၊ editor-in-chief SK (2011)။ Textbook of pulmonary and critical care medicine။ New Delhi: Jaypee Brothers Medical Publishers။ p. 549။ ISBN 978-93-5025-073-0။CS1 maint: extra text: authors list (link)
- ↑ ၁၅.၀ ၁၅.၁ Golden MP, Vikram HR (2005). "Extrapulmonary tuberculosis: an overview". American Family Physician 72 (9): 1761–8. PMID 16300038.
- ↑ Kabra၊ [edited by] Vimlesh Seth, S.K. (2006)။ Essentials of tuberculosis in children (3rd ed.)။ New Delhi: Jaypee Bros. Medical Publishers။ p. 249။ ISBN 978-81-8061-709-6။CS1 maint: extra text: authors list (link)
- ↑ Manual of Surgery။ Kaplan Publishing။ 2008။ pp. 75။ ISBN 9781427797995။
- ↑ Griffith D, Kerr C (1996). "Tuberculosis: disease of the past, disease of the present". Journal of Perianesthesia Nursing 11 (4): 240–5. doi:. PMID 8964016.
- ↑ "Targeted tuberculin testing and treatment of latent tuberculosis infection. American Thoracic Society" (June 2000). MMWR. Recommendations and Reports 49 (RR–6): 1–51. PMID 10881762.
- ↑ van Zyl Smit, RN (January 2010). "Global lung health: the colliding epidemics of tuberculosis, tobacco smoking, HIV and COPD". European Respiratory Journal 35 (1): 27–33. doi:. PMID 20044459. “These analyses indicate that smokers are almost twice as likely to be infected with TB and to progress to active disease (RR of about 1.5 for latent TB infection (LTBI) and RR of ∼2.0 for TB disease). Smokers are also twice as likely to die from TB (RR of about 2.0 for TB mortality), but data are difficult to interpret because of heterogeneity in the results across studies.”
- ↑ Restrepo, BI (15 August 2007). "Convergence of the tuberculosis and diabetes epidemics: renewal of old acquaintances". Clinical Infectious Diseases 45 (4): 436–8. doi:. PMID 17638190. PMC:2900315.
- ↑ Cole E, Cook C (1998). "Characterization of infectious aerosols in health care facilities: an aid to effective engineering controls and preventive strategies". Am J Infect Control 26 (4): 453–64. doi:. PMID 9721404.
- ↑ Nicas M, Nazaroff WW, Hubbard A (2005). "Toward understanding the risk of secondary airborne infection: emission of respirable pathogens". J Occup Environ Hyg 2 (3): 143–54. doi:. PMID 15764538.
- ↑ Ahmed N, Hasnain S (2011). "Molecular epidemiology of tuberculosis in India: Moving forward with a systems biology approach". Tuberculosis 91 (5): 407–3. doi:. PMID 21514230.
- ↑ Causes of Tuberculosis။ Mayo Clinic (21 December 2006)။ 19 October 2007 တွင် ပြန်စစ်ပြီး။
